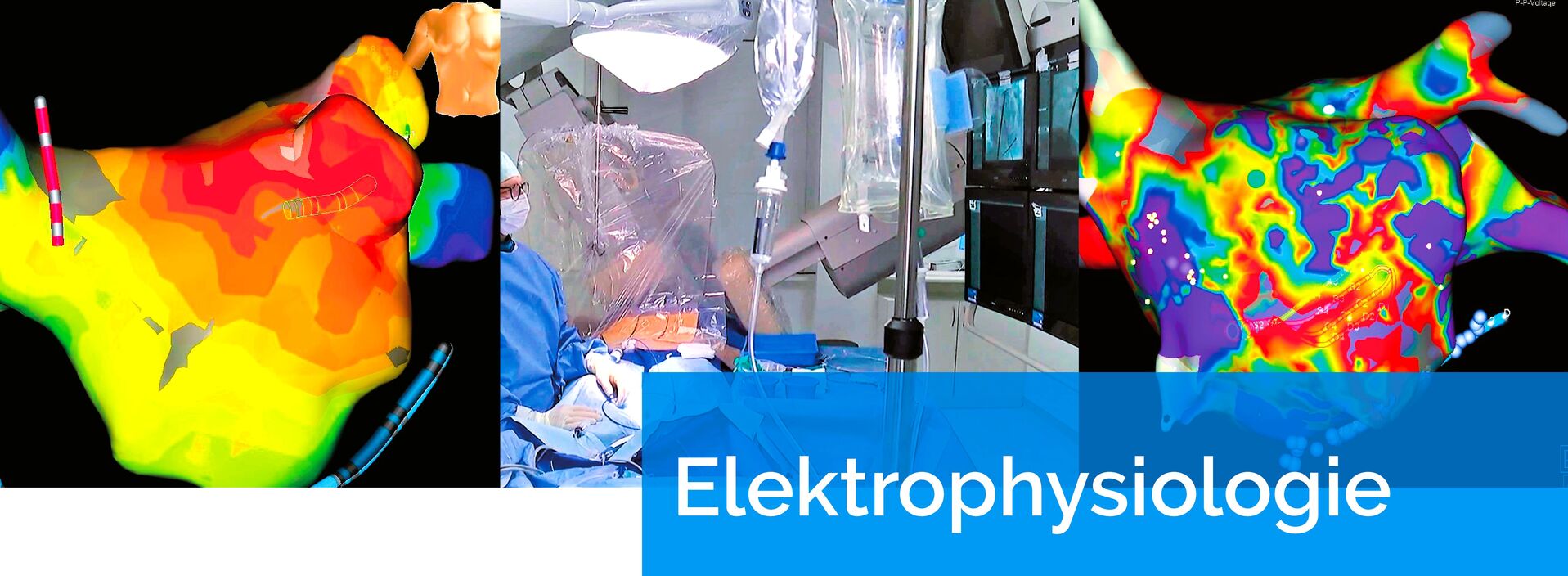
Arbeitsgruppe Rhythmologie
Wir gelten als eine international renommierte und gleichzeitig eine der größten elektrophysiologischen Abteilungen Deutschlands. Die Rhythmologie (Elektrophysiologie), also die Diagnostik und Therapie von Herzrhythmusstörungen, übt eine wachsende Faszination aus und besitzt einen zunehmenden Stellenwert im Bereich der Kardiologie. In der Kerckhoff-Klinik stehen hierzu alle modernen Verfahren zur Verfügung, insbesondere für den Schwerpunkt der Behandlung von Vorhofflimmern und Herzrhythmusstörungen durch implantierbare Systeme.
Neben diesen Schwerpunkten werden alle weiteren Formen von Herzrhythmusstörungen behandelt. Für die ambulante Behandlung und Beratung stehen Ihnen Spezialambulanzen zu Ihrer Verfügung, auch für die weitere evtl. erforderliche Nachsorge. Zusätzlich finden Sie hier weitere Informationen zu den unterschiedlichen Herzrhythmusstörungen sowie deren möglicher Diagnostik und Therapieverfahren, insbesondere der Katheterablation. Das individuelle, auf die Patientin oder den Patienten abgestimmte Behandlungskonzept wird gemeinsam mit Ihnen abgestimmt.
Wir möchten alle Ihre Fragen beantworten, so dass Sie am Ende – mit Hilfe unserer fachlichen Kompetenz – die für sich richtige Entscheidung treffen können. Im Namen aller Mitarbeitenden des Teams können wir Ihnen versichern, dass Ihre Gesundheit und Zufriedenheit auch in Zukunft unser Hauptziel unserer täglichen Arbeit ist und sein wird.
Mit freundlichen Grüßen
Kontakt
Kerckhoff-Klinik GmbH
Herzzentrum
Abt. für Kardiologie
Elektrophysiologie & Herzschrittmacherambulanz
Leitung:
OA Dr. Malte Kuniss, OA Prof. Dr. Thomas Neumann
OA Dr. Andreas Hain
Benekestr. 2 - 8
61231 Bad Nauheim
Anmeldung für die Rhythmussprechstunde:
Tel.: + 49 60 32. 9 96 23 74
Fax: + 49 60 32. 9 96 32 36
Das Team stellt sich vor
Leitung
Ärztliche Mitarbeitende



Medizinisch-technisches Personal & Study Nurses
Bereichsleitung interventionelle Kardiologie,
Elektrophysiologie und Herzschrittmacher-/Defibrillatorambulanz:
Study Nurse:
Ansprechpartnerinnen Sekretariat


Notfälle
Den diensthabenden Arzt/Ärztin der Abt. Kardiologie erreichen Sie unter
Telefon: + 49 60 32. 9 96 0 (Zentrale der Klinik)
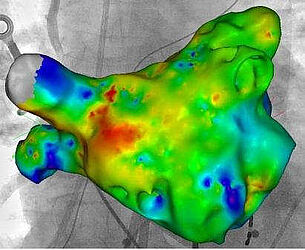
Invasive Diagnostik von Herzrhythmusstörungen
1. Hochfrequenzstrom-Katheterablation (Standardverfahren)
Der Ort der Entstehung fokaler Erregung oder die Lage von Erregungskreisen kann mit mehreren Elektrokathetern, die von der Leistenvene oder der Leistenschlagader nach örtlicher Betäubung ins Herz unter Durchleuchtung geschoben wurden, bestimmt werden. Die abgeleiteten elektrischen Signale des Herzens werden durch Computersysteme aufgezeichnet und auf Bildschirmen vermessen.
Über die Elektrode an der Spitze des Ablationskatheters kann punktuell hochfrequenter Strom an der Stelle innerhalb des Herzens abgegeben werden, an der die Rhythmusstörung entsteht.
Der Strom, welcher von dem Patienten nicht als solcher wahrgenommen wird, erwärmt das Herzgewebe im Umkreis weniger Millimeter auf Temperaturen zwischen 45° - 60° C. Das elektrisch aktive Gewebe stirbt dann ab und wird durch elektrisch nicht aktives Narbengewebe ersetzt. Seltener sind größere flächige oder linienförmige Verödungen erforderlich. Die Menge an Herzmuskelgewebe, die durch eine Ablation zerstört wird, ist so gering, dass die Pumpfunktion des Herzens dadurch in der Regel nicht beeinträchtigt wird.
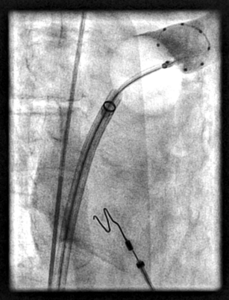
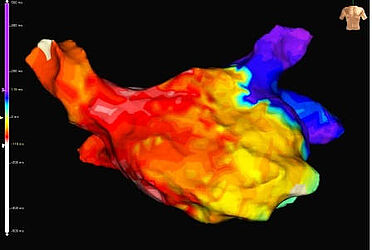
2. Die Kälteballon-Behandlung
Diese Behandlungsform findet ihre Anwendung vor allem bei Patienten mit symptomatischem Vorhofflimmern. Die Lungenvenen, die das sauerstoffgesättigte Blut von der Lunge zurück zum Herzen führen und in den linken Vorhof münden, spielen bei der Entstehung von Vorhofflimmern eine entscheidende Rolle. Der Kälteballon wird bei der Prozedur mit einem gasförmigen Kühlmittel gefüllt und an die in der Regel 4 vorhandenen Lungenvenenmündugen geführt. Ziel ist es, die jeweilige Lungenvene mit dem Ballon möglichst vollständig vorübergehend zu verschließen, um guten Kontakt zwischen Gewebe und Ballon zu gewährleisten. Das Kühlmittel im Ballon verdampft und entzieht dem Herzgewebe Wärme. Überall dort, wo der Ballon Kontakt zum Herzgewebe hat, einsteht eine sogenannte Läsion und damit verliert das Gewebe seine elektrische Leitfähigkeit. Ziel ist die vollständige elektrische Isolation aller Lungenvenen, d.h. die Unterbrechung der elektrischen Leitung zwischen Lungenvene und linkem Vorhof. Ballon gestützte Verfahren zeichnen sich durch ein extrem günstiges Sicherheitsprofil aus.
Katheterablation - Anwendung & Ablauf
Wann wird die Katheterablation angewandt?
Die Katheterablation kommt heutzutage therapeutisch bei fast allen Herzrhythmusstörungen zur Anwendung. Sie wird bei symptomatischen Tachykardien (Herzrasen) angewandt, die die Betroffenen belasten, ihre Lebensqualität oder Arbeitsfähigkeit einschränken oder wenn die Rhythmusstörung nicht befriedigend medikamentös besser behandelt werden kann.
Dazu zählen beispielsweise Tachykardien, die durch eine zusätzliche Leitungsbahn im Herzen begründet sind, wie WPW-Syndrom oder AV-Knotenreentrytachykardien. Auch Vorhofflimmern, Vorhofflattern und andere Vorhofrhythmusstörungen können genauso wie Herzrhythmusstörungen, die in der Herzkammer entstehen, behandelt werden. Die Erfolgsraten sind abhängig von der zu behandelnden Herzrhythmusstörung und liegen zwischen 50 und 99 Prozent.
Wie ist der Ablauf einer Katheterablation?
Die Durchführung entspricht der elektrophysiologischen Untersuchung. Am Vortag werden beide Leistenregionen rasiert, um Infektionen vorzubeugen. Am Untersuchungstag muss der Patient nüchtern sein. Zu Beginn der Untersuchung wird der Patient mit einem EKG und zwei Elektroden zur Unterbrechung von möglichen Rhythmusstörungen aus der Herzkammer, den Defibrillatorelektroden, versehen. Nach einer örtlichen Betäubung der Leistenbeuge bringt der Arzt in die Venen des Beines eine Schleuse ein, eine aus Kunststoff bestehende Hülse, über die mehrere spezielle Katheter eingeführt und unter Röntgenkontrolle an verschiedene Stellen des Herzens platziert werden.
Wenn zudem elektrische Signale aus der linken Herzhälfte abgeleitet werden müssen, wird zusätzlich ein Katheter über die Schlagader des Beines (Leistenarterie) eingeführt.
Nach der Platzierung der Elektrodenkatheter wird ein blutgerinnungshemmendes Medikament intravenös zur Vorbeugung von Thrombosen und Embolien gegeben.
Je nach Fragestellung bzw. vermuteter Herzrhythmusstörung erfolgen nun Stimulationen in Vorhof bzw. Herzkammer, d. h. durch elektrische Impulse wird über die Katheter das Herzmuskelgewebe erregt. Hiermit wird die Beschaffenheit und Funktion des normalen Reizleitungssystems mit dem Ziel untersucht auch die Herzrhythmusstörung auszulösen. Gelegentlich können verschiedene Herzrhythmusstörungen ausgelöst werden. Der Patient muss dann versuchen die für das entsprechende Beschwerdebild verantwortliche Herzrhythmusstörung mit zu identifizieren.
Ist die Herzrhythmusstörung eindeutig analysiert, so wird die Lokalisation des Ursprungortes bzw. eine zusätzliche Leitungsbahn mit dem Ablationskatheter aufgesucht, um die Stelle zu veröden, so dass der Patient von seiner Herzrhythmusstörung befreit ist. Dies gelingt in der Regel in über 90% der Patienten. Bei manchen Herzrhythmusstörungen muss in Abhängigkeit von ihrer Art eine solche Prozedur auch wiederholt werden. In der Regel werden Katheterablationen nicht in Vollnarkose durchgeführt und wären auch oftmals nicht sinnvoll. Die meisten Patienten benötigen außer der örtlichen Betäubung in der Leiste überhaupt keine Schlaf- oder Schmerzmedikation. Bei Bedarf haben die behandelnden Ärzte selbstverständlich die Möglichkeit eine sogenannte Wachsedierung durchzuführen. Im Einzelfall werden Prozeduren auch in Vollnarkose in Zusammenarbeit mit der Abteilung für Anästhesie durchgeführt.
Katheterablation - Nachbehandlung & Risiken
Nachbehandlung nach Ablation
Bei venöser Punktion muss 4-6 Stunden Bettruhe eingehalten werden, bei zusätzlicher arterieller Punktion ist eine Bettruhe von zumindest 6 Stunden einzuhalten.
Zum Ausschluss eines Herzbeutelergusses als mögliche Komplikation, erfolgt nach der Ablation ein Herzultraschall. Je nach Ausmaß und Dauer der Ablation wird auf Station eine blutgerinnungshemmendes Therapie fortgesetzt. Im Regelfall kann der Patient nach unproblematischer Katheterablation bereits am Folgetag entlassen werden. Weitere Nachkontrollen sind nicht zwingend erforderlich, werden aber bei komplexen Prozeduren in unserer Rhythmusambulanz angeboten.
Welche Komplikationen können bei einer Katheterablation auftreten?
Während der elektrophysiologischen Untersuchung und der Katheterablation im Besonderen kann es zu folgenden Komplikationen kommen:
- Auslösung von Herzrhythmusstörungen mit erforderlicher Elektrotherapie (Defibrillation).
- Durchstoßen bzw. Einriss des Herzmuskels mit nachfolgender Blutung in den das Herz umgebenden Herzbeutel. Bei großer Blutung kann hierdurch eine sog. Herzbeuteltamponade als akut lebensbedrohlicher Zustand entstehen. Der Herzbeutel muss dann durch Punktion entlastet werden. In extrem seltenen Fällen muss eine solche Blutung durch unsere herzchirurgischen Kollegen operativ versorgt werden.
- Zerstörung der AV-Knotenleitungsfunktion als „elektrische Verbindung“ von Vorhöfen und Herzkammern, wodurch eine komplette Unterbrechung der elektrischen Erregungsleitung von Vorhöfen zu Herzkammern auftritt und die Herzkammern nicht mehr adäquat erregt werden (sog. AV-Block III°). Dies macht eine Herzschrittmacher-Versorgung des Patienten notwendig. Diese Komplikation tritt selten und bei AV-Knoten nahen Arrhythmien auf.
- Zerstörung anderer Anteile des normalen Erregungsleitungssystems, z.B. mit Verursachung eines sog. Links- oder Rechtsschenkelblockes.
- Thrombosen und Embolien, während und auch nach der Prozedur. Zur Unterdrückung der Blutgerinnselbildung wird dem Patienten ein blutgerinnungshemmendes Medikament verabreicht. Schlaganfall bei linksatrialen- oder ventrikulären Prozeduren.
- Infektionen.
- Blutungen im Bereich der Punktionsstelle sowie im weiteren Verlauf durch Gefäßverletzung.
- Fistel- und Pseudoaneurysmabildung im Bereich der Punktionsstelle.
- Überempfindlichkeitsreaktionen auf die örtliche Betäubung oder andere Medikamente.
Die hier aufgeführten Komplikationen sollen Sie nicht erschrecken. Wir sind gehalten, Sie vor jedem Eingriff schriftlich und mündlich über mögliche Risiken der von uns durchgeführten Eingriffe detailliert aufzuklären. Da das Risiko abhängig ist vom Ort und der Art des Eingriffes, kann eine sachgerechte Aufklärung vom Arzt nur vor dem Eingriff bei gesicherter oder wahrscheinlicher Diagnose erfolgen. Die hier dargestellten Risiken liegen bezogen auf alle bislang durchgeführten Katheterablationen <2%.
Der Vorhofohr Verschluss - LAA Okkluder
Vorhofflimmern
Vorhofflimmern geht mit einem erhöhten Risiko für thrombembolische Ereignisse inkl. Schlaganfall einher. Ca. 20% aller Schlaganfälle sind durch Vorhofflimmern bedingt, ausgelöst durch Blutgerinnsel im Herzen. Bei Vorhofflimmern sind die rhythmischen Kontraktionen der Herzvorhöfe gestört, die mechanische Pumpkraft ist stark herabgesetzt. Dadurch kommt es zu einer reduzierten Blutflussgeschwindigkeit und „Verwirbelungen“ des Blutflusses, hierdurch können sich Blutgerinnsel bilden. Diese entstehen vornehmlich in Aussackungen der Herzhöhlen, insbesondere im sogenannten Vorhofohr des linken Vorhofes. Wenn diese aus dem Herzen abgeschwemmt werden, können sie Adern (art. Gefäße) verstopfen und gefährliche Embolien verursachen. Geschieht das im Gehirn kommt es zu einem Schlaganfall.
Therapie
Zur Vermeidung von kardioembolischen Ereignissen, insbesondere des Schlaganfalls wird bei fast allen Patienten mit diagnostiziertem Vorhofflimmern eine Therapie mit blutverdünnenden Medikamenten empfohlen (orale Antikoagulation). Diese Therapie gilt als heutiger Standard, kann jedoch häufig aufgrund von Nebenwirkungen oder erhöhtem Blutungsrisiko infolge von Begleiterkrankungen nicht durchgeführt werden. Bei diesen Patienten soll durch eine Implantation eines Vorhofohr-Verschlusssystems die Bildung und Verschleppung von Blutgerinnseln verhindert werden. Ob diese Behandlungsform für einen Patienten in Betracht kommt, muss im Einzelfall unter Berücksichtigung von medizinischen und anatomischen Gegebenheiten genau geprüft werden
Dazu wird ein kleiner Metallschirm, der mitunter mit einer Kunststoffmembran bespannt ist, in das linke Vorhofohr eingebracht, nach Positionierung entfaltet und mit Widerhäckchen befestigt. Es hat sich gezeigt, dass diese Therapieform einer medikamentösen, gerinnungshemmenden Therapie zur Vermeidung von Schlaganfällen nicht unterlegen ist und im LZ Verlauf eher überlegen zu sein scheint. Daher ist dieses Verfahren eine wichtige Alternative für Patienten, bei denen die Therapie mit Blutverdünnern zu gefährlich ist.
Implantation
Die Implantation des sog. LAA Okkluders führen wir im Herzkatheterlabor unter leichter Narkose und Kontrolle mittels transösophagealer Echokardiographie (Schluckecho) durch. Über einen Katheter, der über die große Vene in der Leiste zum Herzen vorgebracht wird und unter Röntgendarstellung die Vorhofscheidewand passiert (sog. Transseptale Punktion), platzieren wir das passende Verschlusssystem im linken Vorhofohr unter Röntgen- und Ultraschallkontrolle. Mittels Widerhäckchen krallt es sich in das Muskelgewebe des Vorhofohres und wächst über Wochen vollständig ein. Der Eingriff dauert ca. eine Stunde.
Nach 6-8 Wochen sollte eine Kontrolle der Position des Systems mittels Ultraschall („Schluckecho“) erfolgen. Hierbei kann auch überprüft werden, ob das System vollständig eingewachsen ist und mit einer „zweiten“ Haut abgedeckt ist. Eine alleinige Therapie mit Acetylsalicylsäure (ASS) ist dann aktuell noch dauerhaft zu empfehlen.
Welche Risiken bestehen beim Vorhofohrverschluss?
Wie bei jedem Kathetereingriff bestehen auch beim Verschluss des Vorhofohres mögliche Risiken. Bei der Implantation kann es zu Verletzungen der Herzwände kommen, die im Bereich der Vorhöfe sehr dünn sind. Dies kann zu Blutungen führen.
Ein weiteres Risiko ist die Induktion eines Schlaganfalles oder die Embolisation: löst sich das Verschlusssystem ungewollt während des Eingriffes, kann es über den Blutstrom in die Hauptschlagader geschwemmt werden.
In der Regel können embolisierte Verschlusssysteme mittels einer Kathetertechnik wieder geborgen werden.
Alternative Behandlungsmethoden
Welche alternativen Behandlungsmethoden können eingesetzt werden?
Je nach Art der Herzrhythmusstörung besteht auch die Möglichkeit einer medikamentösen Therapie zur Verhinderung der Rhythmusstörung. Dies muss im Einzelfall unter Berücksichtigung der vorliegenden Herzrhythmusstörung, der Nebenerkrankungen und der Lebensumstände des Patienten entschieden werden.
Nicht alle Herzrhythmusstörungen „müssen“ beseitigt werden, da von diesen im Allgemeinen keine Lebensgefahr ausgeht. Die therapeutischen Empfehlungen und Entscheidungen richten sich hauptsächlich nach der Beschwerdesymptomatik und dem resultierenden Leidensdruck der Patienten. Oftmals treten trotz der antiarrhythmischen Medikation in etwa 50% der Fälle erneute Anfälle von Herzrhythmusstörungen auf, so dass allein eine Katheterablation dauerhaften Therapieerfolg sichern kann. Hiernach entfällt auch das potentielle Risiko von Nebenwirkungen einer dauerhaften Medikamenteneinnahme.
Zahlen & Daten


Information für Ärzte
Sehr geehrte Damen und Herren, liebe Kollegen,
die differenzierte Diagnostik und Therapie von Herzrhythmusstörungen kann nach wie vor für alle klinisch tätigen Ärzte eine Herausforderung darstellen. In den letzten Jahren hat sich diese mitunter stark weiterentwickelt und an Komplexität gewonnen. Viele tachykarde Arrhythmien sind heutzutage einer erfolgreichen interventionellen Therapie zugänglich.
Hiermit möchten wir Ihnen die Möglichkeit eröffnen, uns Patienten sowie deren Krankengeschichte direkt mit EKG und weiteren verfügbaren Befunden vorzustellen. Ergibt sich hieraus die Indikation zu weiterführenden Untersuchungen bzw. ablativen Therapie, kann direkt ein Termin zur stationären Aufnahme oder ambulanten Vorstellung vereinbart werden.
Herzlichen Dank!
Rhythmusfax EPU - Anmeldung Patienten